U-5. HIGIENE SEXUAL
U-5.- HIGIENE SEXUAL 1ª PARTE
2.-METODOS DE CONTRACEPCIÓN
Contracepción: Uso de técnicas, por parte de individuos o parejas, para controlar su fertilidad en un momento determinado y como una opción personal.
2.2 CARACTERISTICAS DE METODOS CONTRACEPTIVOS
- Eficacia: Capacidad de un método contraceptivo de impedir la gestación. Se expresa por el número de embarazos que presentarían teóricamente 100 mujeres que usan el método durante un año.
- Seguridad: La capacidad del método de alterar positiva o negativamente la salud del usuario.
- Reversibilidad: Valora la recuperación de la capacidad reproductiva al interrumpir o revertir el método determinado.
- Complicación de uso: Capacidad o habilidad de hacer uso de los métodos.
- Precio: Factor que influye en la elección de muchos usuarios.
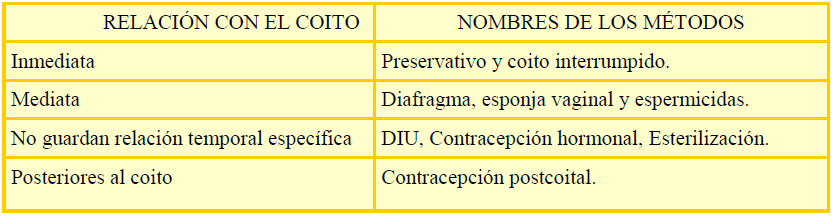
- Relación con el coito:
-
- Preservativo o coito interrumpido
- Diafragma, esponja vaginal y espermicidas
- DIU, contracepción hormonal, esterilización
- Contracepción postcoital.
-
2.3.- TIPOS DE METODOS CONTRACEPTIVOS
2.3.1.- METODOS NATURALES DE REGULACIÓN DE LA FERTILIDAD
Aquellos que, sin ayuda de artilugios o fármacos tratan de evitar relaciones en los días de más probabilidad de embarazo.
- CICLO FISIOLOGICO GENITAL (Ej: 28 días)
- Duración de la regla entre 4 y 7 días aprox.
- El primer día de flujo menstrual se considere al día 1 del ciclo.
- Fase proliferativa. El revestimiento uterino aumenta (prolifera) así como la secreción de estrógenos.
- En el día 14 aprox, se produce la ovulación, liberando el óvulo desde el ovario hasta la trompa de Falopio.
En un ciclo de 28 días la ovulación se produce alrededor del dia 14 del ciclo.

2.3.1.3.- TIPOS DE METODOS NATURALES
- Método de la temperatura basal corporal (TBC): Mas usado en estudios de fertilidad que como método contraceptivo.
- Método basados en el moco cervical: Abstención de coitos completos en los días del cambio de ciclo.
- Método del ritmo o del calendario: Abstención de coitos entre los días 6 y 20 desde el inicio del ciclo.
2.3.2.- CONTRACEPCIÓN DE BARRERA
Conjunto de procedimientos aplicados en los genitales (masculino/femenino) bloquean el acceso de espermatozoides al canal cervical. Método eficaz contra enfermedades ETS.
- Métodos de uso masculino.
- Preservativo
- Métodos de uso femenino
- Preservativo femenino
- Espermicidas
- Diafragma
- Esponja vaginal
2.3.3.- DISPOSITIVO INTRAUTERINO (DIU)
- DIU inactivo
- DIU medicado
2.3.4.- CONTRACEPCIÓN HORMONAL
- Contracepción hormonal oral
- Mecanismo de acción: Impide la concepción
- no produce secreción hormonal necesaria para producir el ovario
- se altera la cantidad y calidad de moco cervical
- se alteran las condiciones del endometrio para dificultar la implantación del ovulo
- se modifica el funcionamiento de las trompas de Falopio
- Mecanismo de acción: Impide la concepción
- Contracepción postcoital
- Conocido como la Píldora del día después.
- Se caracteriza porque:
- No es habitual, su uso es solo para emergencias
- Su efectividad tiene un margen horario. Antes de 72 horas posteriores al coito, mejor 24h después
- No evita las enfermedades de transmisión sexual
- Si después de la toma se retrasa la menstruación mas de 7 días, se deberá hacer una prueba de embarazo.
- Puede presentar interacciones con otros fármacos que pueden hacer disminuir su eficacia.
- Las administraciones en materia sanitaria son las encargadas de regular el medicamento y establecer los protocolos de prescripción y de dispensación.
- Contracepción hormonal parenteral
- Ventajas
- Incremento de la seguridad y la facilidad de uso
- Mayores niveles de la sustancia en plasma al no filtrarse por el hígado.
- Disminución de los efectos secundarios
- Tipos
- Inyectables
- Implantes subcutáneos
- Anillos vaginales
- Ventajas
2.3.5.- METODOS DE ESTERILIZACIÓN
- Esterilización femenina: Ligadura de trompas de Falopio mediante cirugía
Esterilización masculina: Vasectomía.
3.- ENFERMEDADES DE TRANSMISIÓN SEXUAL
Producidas en su mayoría por infecciones locales o generales que se transmiten por vía sexual.
Los principales tipos de ETS
- SÍFILIS
- Infección por bacteria Treponema pallidum con una incubación de entre 1 y 13 semanas
- Fases o estadios
- Primario: 2/3 semanas Aparición del llamado chancro duro
- Secundario: 6/12 semanas. Síntomas gripales, inflamación de ganglios, aparición de exatema en la piel .
- Latencia
- Terciario: de meses a años. Aparición de lesiones granulomatosas
- En la piel: aparecen de 3 a 10 años después del contagio. Goma, masa inflamatoria que evoluciona hacia la necrosis y la fibrosis.
- En el sistema cardiovascular: Aneurisma de aorta, insuficiencia de válvulas cardiacas y estrechamientos coronarios.
- En el sistema nervioso central: Neurosífilis, con afectación de las meninges y el encéfalo originando meningoencefalitis y de la medula espinal provocando parálisis progresiva. En ocasiones Demencia.
- GONORREA
- Infección por la bacteria Neisseria gonorrhoae en forma de diplococos gramnegativos
- Síntomas:
- En hombres: Incubación de 2 a 14 días, inflamación en la uretra.
- En mujeres: Incubación de 7 a 21 días, Uretritis
- CHANCRO BLANDO
- Infección de la piel y/o mucosas de los genitales a causa del bacilo Haemóphilus ducreyi,
- Incubación de 2 a7 días, aparecen pequeñas pústulas dolorosas, que rompen y forman chancros blando (úlceras)
- Infección de la piel y/o mucosas de los genitales a causa del bacilo Haemóphilus ducreyi,
- LINFOGRANULOMA VENEREO
- Infección por Chlamydia trachomatis , lesión primaria en zona genital que puede afectar a los ganglios linfáticos y dseminarse.
- Incubación de 3 días a 2 semanas o mas, aparece una lesión en forma de ampolla que cura rápidamente.
- Infección por Chlamydia trachomatis , lesión primaria en zona genital que puede afectar a los ganglios linfáticos y dseminarse.
- GRANULOMA INGUINAL
- Infección por la Calymmabacterium.
- Incubación de hasta 3 meses, aparición de pápulas que aumentan de tamaño lentamente hasta ulcerar.
- Infección por la Calymmabacterium.
- TRICOMONIASIS
- Infección por Trichomonas vaginalis. Protozoo flagelado presente en el tracto génito-urinario
- En mujeres. Abundante exudado espumoso amarillento verdoso, irritación y molestias
- En hombres. normalmente no origina síntomas
- Infección por Trichomonas vaginalis. Protozoo flagelado presente en el tracto génito-urinario
- CANDIDIASIS GENITAL
- Proliferación sintomática de levaduras saprófitas en la mucosa de la vagina o el pene. Infección por Candida albicans.
- HERPES GENITAL
- Infeccion de la piel por el virus del Herpes simple tipo 2 produce infección crónica de los ganglios nerviosos de la zona sacra.
- CONDILOMA ACUMINADO O VERRUGAS
- Lesiones en la piel o mucosas causadas por el Virus del Papiloma Humano.
- PEDICULOSIS PÚBICA
- Infestación producida por el artrópodo Pediculus pubis. (ladillas)
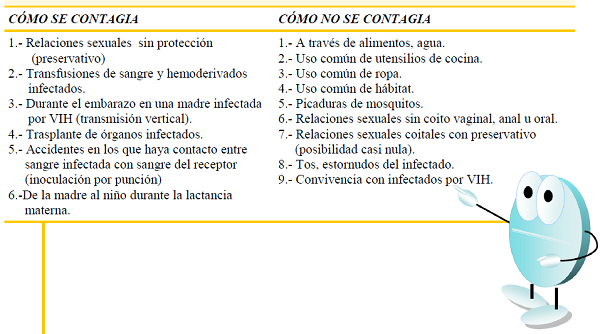
- INFECCIÓN PO VIH
- Infección por el Virus de Inmunodeficiencia Humana. Provoca el conjunto de enfermedades que forman parte del SIDA. Infecta y destruye los leucocitos o globulos blancos.
- Contagio:
- Vía parenteral: por contacto con la sangre y hemoderivados. Transplantes, transfusiones…
- Vía vertical: transmisión de la madre a hijo.
- Vía sexual: a través de los fluidos.
4.- CAMPOS DE ACTUACION PARA MEJORAR LA HIGIENE SEXUAL
- ENTORNO FAMILIAR
- ENTORNO ESCOLAR
- Potenciar la comunicación abierta sobre relaciones afectivo-sexuales
- Proporcionar información sobre los problemas en ausencia de una higiene sexual
- Facilitar el acceso a los servicios sociales y sanitarios
- Evaluar la influencia social, cultural y de medios de comunicacion
- ENTORNO INSTITUCIONAL
- Garantizar la educación sexual de los jóvenes mediante centros sanitarios y de atención primaria, planificación familiar y campañas de educación sexual.
5.- PAPEL DE LAS FARMACIAS EN LA HIGIENE SEXUAL.
Colaborar con la promoción de la higiene sexual requiere los siguientes requisitos:
- Adquirir la información necesaria sobre los métodos contraceptivos.
- Conocer los recursos sanitarios especializados en higiene sexual como los centros de atención primaria, atención especializada y planificación familiar.
- Dispensar métodos contraceptivos
- Colaborar en campañas de educación de salud sexual.
- Cooperar en los programas de educación sexual, actividades en centros educativos etc…
